Wenn Schatten gesünder ist
Autor/in: DR. MED. KERSTIN HAUFE (Hautärztin, Schwyz, CH)
Ausgabe: April/2018 - Sonne
Endlich Sommer! Wärme, Aktivitäten im Freien, Freude, Urlaub, gebräunte Haut! Die Sonne in vollen Zügen genießen. Oder besser doch nicht? Gibt es etwa auch ein «Zuviel» davon? Was ist ein gesundes Maß und warum?
Die Sonne
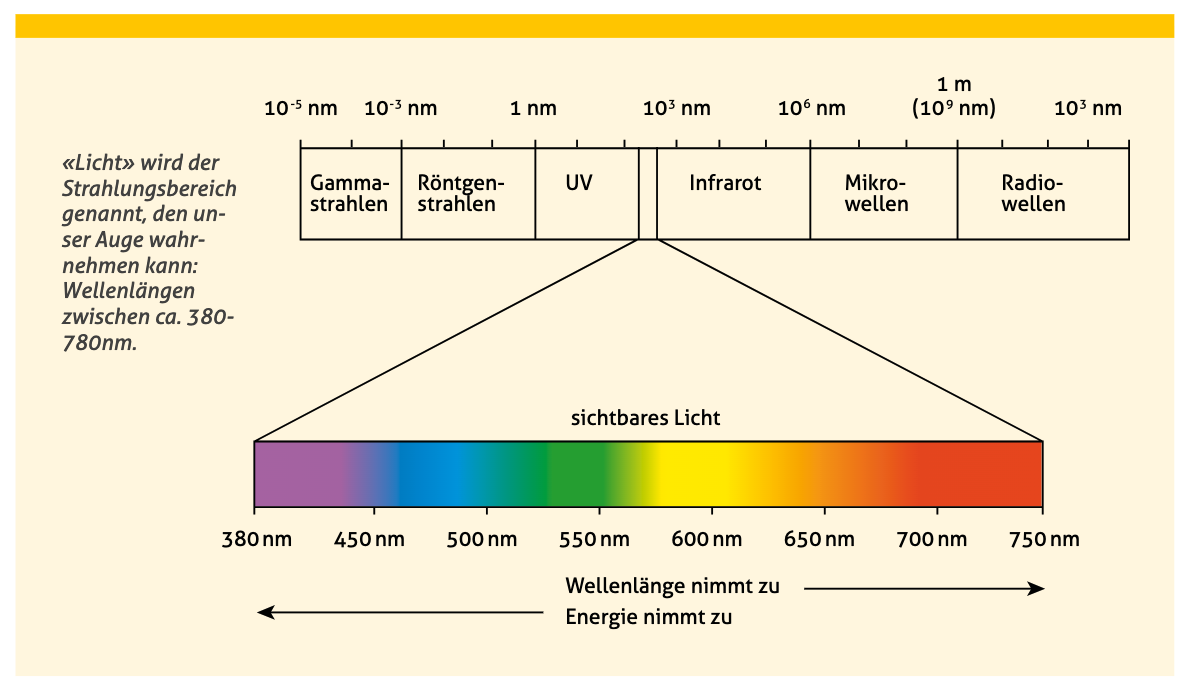
Die Sonne ist eine riesige Strahlungsquelle, die ein breites Spektrum von Wellen produziert. Das «Sonnenlicht» besteht aus sichtbarer und unsichtbarer Strahlung, die im Verlauf des Tages in unterschiedlicher Höhe auf «Obst» von uns Menschen trifft. «Licht» wird dabei der Strahlungsbereich genannt, der unsere Augen wahrnehmen können, mit Wellenlängen zwischen ca. 380–780 nm.
Große Anteile der nicht sichtbaren Strahlung haben erst nach technischer Aufbereitung eine uns gut genutzte Wirkung: Gamma- und Röntgen-Strahlen (in Diagnostik und Therapie in der Medizin), Mikrowellen (Radar, Mikrowellenherd), Radiowellen (Übertragung von Sprache, Bildern, Daten, Navigationssignalen) und der starke Wärmeentwicklung durch die Sonne (v. a. Infrarot-Strahlen), die für kreislauf schwache Menschen gefährlich werden kann, ist die für uns unsichtbare Ultraviolett (UV)-Strahlung Ursache vieler Schäden – vor allem an der Haut.
Entsprechend sind seine Wellenlängen wird UV-Licht eingeteilt in UVA- (315–380 nm), UVB- (280–315 nm) und UVC-Strahlung (200–280 nm). Der größte Anteil dieser Strahlung wird von der Ozonschicht aufgenommen und dringt nicht bis zur Erdoberfläche vor. Jedoch dringt durch das «Ozonloch» immer mehr schädliche UV-Strahlung bis zur Erdoberfläche.
Welche Wirkung erzeugen UV-Strahlen an unserer Haut?
Neben der positiv zu nennenden Bildung von Vitamin D durch UVB kommt es über die Bildung von «freien Radikalen» (sehr aggressive, reaktionsfreudige Stoffe) zu Zellschaden mit kurz- und langfristigen Folgen.
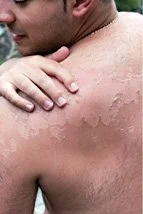
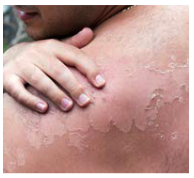
Akuter Sonnenschaden entsteht vor allem durch UVB-Strahlung. Er zeigt sich als Rötung mit Spannungs- und Hitzegefühlen, die frühestens 4–6 Stunden, meist erst 1–2 Tage nach Sonnenkonsum auftritt – also lange nach Ende des Sonnenkontaktes! Bei stärkerer Ausprägung sind sogar Blasen möglich. Leider bleibt es nicht bei dieser nur kurzzeitigen Störung des Wohlbefindens. Auf längere Sicht summieren sich alle kleinen Sonnenschäden und führen zu den nachfolgenden langfristigen UV-Schäden. Die Haut vergisst nie!!!
Sollte es trotz Vorsichtsmaßnahmen einmal zu einem Sonnenbrand gekommen sein, empfiehlt sich die Anwendung kühlender Gele (z. B. aus Aloe Vera) und leichter, feuchtigkeitsspendender Lotionen. Bei stärkeren Schmerzen und Schwellungen/Blasenbildungen der Haut kann auch die kurzzeitige Einnahme von entzündungshemmenden Medikamenten sinnvoll sein. Folgeschäden der Haut können damit jedoch nicht vermeiden werden! Deshalb ist es auch weiterhin die beste Lösung, jeden auch noch so leichten Sonnenbrand zu vermeiden.
Ob eine Person eher stärker oder leichter zu Sonnenbränden neigt, hängt auch sehr mit dem Hauttyp zusammen. Während z. B. Menschen mit Hauttyp I (weiße Haut, blaue Augen, blond-rötliche Haare, Sommersprossen) nach 5–10 Minuten in der prallen Sonne mit Sonnenbrand reagieren, insgesamt jedoch kaum einmal bräunen, können sich Personen mit dem Hauttyp IV (mediterraner Teint, braune Augen, dunkelbraun bis schwarze Haare) ohne Probleme 40 Minuten der Sonne aussetzen und werden dabei nicht rot, sondern braun.
Langfristige UV-Schäden:
1. Hautalterung
Durch tief in die Haut eindringende UVA-Strahlung kommt es zur Schädigung von kollagenen und elastischen Fasern, Talgdrüsen und auch zu Hautzellschäden. Die Folgen davon sind nicht sehr beliebt: schlaffe und trockene Haut mit Faltenbildung. Außerdem zeigen sich rote, braune und helle Flecken, und die Blutgefäße werden sichtbarer.
Neben der genetischen Veranlagung spielt bei der Hautalterung das UV-Licht die größte Rolle. Weitere ungünstige Faktoren sind das Rauchen, eine schlechte Ernährung, wenig Schlaf, viel Stress und psychische Belastung. Besonders intensives UVA-Strahlung wird übrigens in Solarien freigesetzt – so entsteht also nicht nur die angestrebte Bräune, sondern auch eine runzelige Haut! Solarium-Besuche vor Urlaubsantritt mit dem Ziel der Gewöhnung der Haut ans UV-Licht sind wegen der hohen UVA-Nutzung nicht zielführend, da Sonnenbrand und Hautkrebs vor allem durch UVB-Strahlung ausgelöst werden.
Sonnenschutz ist somit das beste Anti-Aging-Mittel. Verstärkt werden kann das durch eine gesunde Ernährung, positive Gefühle und Rauchfreiheit.
2. Hautkrebsvorstufen und Hautkrebs
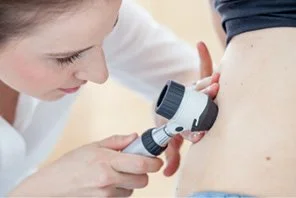
Viel Sonnenkonsum, starke und häufige Sonnenbrände (ganz besonders in der Kindheit) erhöhen das sonst genetisch festgelegte Risiko für einen späteren Hautkrebs. Dabei wird unterschieden zwischen weißem und schwarzem Hautkrebs (malignes Melanom). Besonders der schwarze Hautkrebs häufig nach dem 20. Lebensjahr und an allen dem Sonne ausgesetzten Körperregionen (konsequent exponierte Areale) wie Gesicht, Ohren, unbehaarte Kopfhaut, Unterlippe und Handrücken. Die können betroffen sein, aber auch die sogenannten Schleimhäute. Dies können dann zur Metastasierung führen. Erste Diagnose konsequent täglich angewandt werden. Außerdem sind danach regelmäßige Untersuchungen der gesamten Haut durch einen Facharzt empfehlenswert, ergänzt durch Selbstbeobachtung der Haut und Nachfrage bei neuen oder veränderten Stellen.
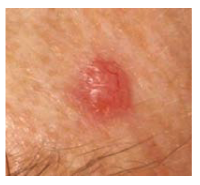
Beginnen wir mit dem häufigsten weißen Hautkrebs: dem Basalzellkarzinom. Dieses zeigt sich in vielen verschiedenen Ausprägungen: z. B. als glasig-rote, schnell blutende Knötchen, als rot-verkrusteter Fleck, manchmal auch dunkelbraun auf der Hautfarbe. Es wächst aber örtlich zerstörerisch (ohne Rückbildung) und heilt nicht von allein, aber meistens nur sehr langsam. Das Wichtigste: Es streut nicht!
Die “solide” Form sieht so aus:
Jedoch gibt es viele weitere Erscheinungsarten wie z.B.:
Die sicherste Therapie ist die vollständige Entfernung mit OP. Ist dies Operation. Alternativtherapien (meist immunsystemverändernde Cremes, photodynamische Therapie, Bestrahlung, Vereisung und Laser.
Sollte ihnen beim Basalzellkarzinom festgestellt werden, so können Sie zuversichtlich in die Zukunft schauen. Eine Therapie ist zwar unbedingt zu empfehlen, aber eine Streugefahr oder eine verkürzte Lebenserwartung ist nicht zu befürchten.
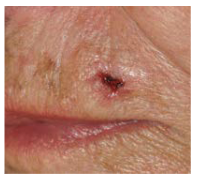
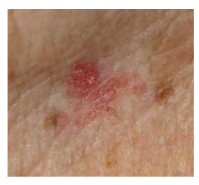
Der zweithäufigste Hautkrebs ist das sogenannte Stachelzellkarzinom. Es entsteht gewöhnlich aus einer Hautkrebsvorstufe (aktinische keratose). Diese zeigt sich oft als flache, rauhe oder auch manchmal rote oder braune Stellen – oft an mehreren, vor allem sonnenexponierten Körperteilen gleichzeitig.
Beispiel einer aktinischen Keratose:
In 10–20 % gehen diese Vorstufen in weiße Hautkrebs über. Besonders gefährdet sind ältere Menschen mit einem geschwächten Immunsystem oder Menschen, die aufgrund ihrer Grunderkrankungen bestimmte Medikamente einnehmen müssen.
Ihre typischen Hautkrebsvorstufen sind schuppig und rauh oder hart und können sich wie ein kleines Scherbchen der Haut lösen. Deshalb nennen Hautärzte die typischen Stellen mit Hautkrebs häufig «Sonnenschornsteine». Sie sollten mehrmals täglich Ihr Sonnenschutz. Damit wird nicht nur neuen UV-Schäden vorgebeugt, sondern es kann sogar zu einer Verminderung oder Abheilung der bestehenden Hautkrebsvorstufen kommen. Als «reparierende Therapien» werden verschiedene Cremes, Tinkturen, die Vereisungstherapie, Laser, die photodynamische Therapie oder das oberflächliche Abtragen angewandt, die allesamt mit Entzündungen einhergehen und dadurch im Alltag zu vorübergehenden Beeinträchtigungen führen. Auch hier wird Ihr zuständiger Facharzt gemeinsam mit Ihnen die für Sie passende Vorgehensweise planen.
Solange nur Hautkrebsvorstufen vorhanden sind, besteht zwar Handlungsbedarf, aber kein Grund zum Sorgen! Wichtigste Maßnahme ist ab sofort konsequenter täglicher Sonnenschutz.
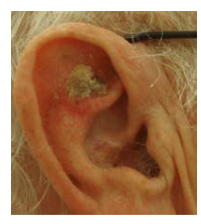
Wurde jedoch ein Stachelzellkarzinom festgestellt, dann ist die einzig sinnvolle Therapie die möglichst zügige vollständige Entfernung mittels Operation. Meist ist mit dem Herausschneiden des Krebses die Gefahr gebannt. Jedoch besteht bei dieser Hautkrebsart in 10–20 % der Fälle (je nach Tumordicke und Unterart) das Risiko einer Streuung – vor allem in die nächstgelegenen Lymphknoten. Deshalb werden bei höherem Risiko regelmäßige Ultraschalluntersuchungen empfohlen.
Beispiel Stachel-zellkarzinom:
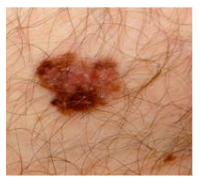
Eine der gefährlichsten und immer häufiger Hautkrebsarten ist der schwarze Hautkrebs (malignes Melanom). Die Erkennung durch Laien ist auch hierbei eher schwierig. Eine einfache Aussage gibt die sogenannte «ABCD-Regel». Dabei werden Asymmetrie (Unregelmäßigkeit der Form), Begrenzung (scharf oder unscharf), Color (Farbe: verdächtig bei mehreren Farben) und Dynamik (Veränderung über die Zeit) beurteilt.
Beispiel eines bösartigen Melanoms:
Risikofaktoren zur Entstehung eines Melanoms…
sind ein heller Hauttyp, mehr als 50 Muttermale am gesamten Körper, große (>20cm) angeborene Muttermale, schweire und häufige Sonnenbrände (besonders riskant in Kindesalter), viel Sonnenkontakt über das Leben verteilt (auch bei sportlichen Außen-Aktivitäten oder Gartenarbeit!), ein Melanom bei Blutsverwandten und früheres Melanom der betroffenen Person. Melanome können an der gesamten Haut, den Schleimhäuten und am Auge auftreten. Sie können oft vorher völlig normaler Haut wie auch schon lange vorhandene Muttermalen entstehen. Durch die oft durchgeführte Hautkrebsvorsorgeuntersuchung werden immer häufiger Melanome in frühen Stadien entdeckt.
Die wichtigste Therapiemaßnahme ist das schnellstmögliche Herausschneiden. Bei früher Erkennung ist die Prognose sehr gut. Je höher die festgestellte Tumordicke, desto höher ist das Risiko von Ablegern und desto intensivere Nachsorgemaßnahmen müssen vom Hautarzt veranlasst werden.
Zusammenfassung:
Neben den angenehmen Seiten des Sonnenlichtes und der Vitamin-D-Produktion gibt es leider auch «Schattenseiten». Dazu zählen die Hautalterung, die Entstehung von Sonnenbrand, die Hautkrebsvorstufen und der Hautkrebs. Deshalb ist heutzutage ein konsequent durchgeführter Sonnenschutz mittels Aufenthalt im Schatten, Hautabdeckung und der Anwendung von Sonnenschutzmitteln unbedingt empfehlenswert. Sollten Sie an Ihrer Haut neue oder veränderte Hautflecken entdecken, ist eine fachärztliche Untersuchung dringend geboten.
„Sonnenschutz ist somit das beste Anti-Aging-Mittel. Verstärkt werden kann das durch eine gesunde Ernährung, positive Gefühle und Rauchfreiheit.“